Edema osseo
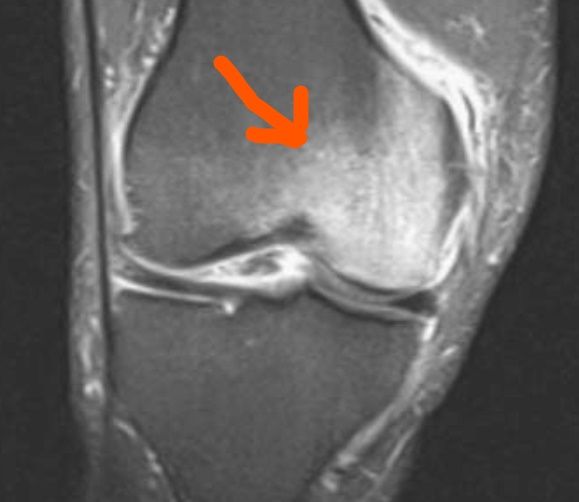
Un dolore protratto a lungo, gli esiti di una immobilizzazione associata ad una insufficiente mobilizzazione successiva, sovraccarichi strutturali, solo per citare alcuni esempi, possono portare ad una situazione in cui all’interno dell’osso troviamo una demineralizzazione localizzata associata ad un essudato interno all’osso. In certi distretti corporei tale patologia è più insidiosa, ad esempio sul piatto tibiale può causare fratture per indebolimento dell’osso. Va quindi considerata con attenzione, il sospetto clinico va appurato con una risonanza magnetica, anche se in quadri clinici più avanzati tali edemi possono essere visti, in taluni distretti corporei, anche con una radiografia. L’edema osseo può interessare, ad esempio, una vertebra, in seguito ad una situazione infiammatoria che non ha trovato soluzione, spesso lo ritroviamo nel polso dopo fratture anche non complesse, ma che dopo la rimozione del gesso abbiano avuto un tempo troppo lungo di inerzia prima dell’inizio della mobilizzazione o quando il paziente, talora per timore, tenga l’arto troppo a riposo e lasci il compito di mobilizzarla soltanto al fisioterapista. Un’espressione avanza della situazione che porta all’edema osseo è l’algo-neuro-distrofia, che all’edema associa arrossamento, calore cutaneo e forti dolori.
L’edema osseo o le sue espressioni più avanzate è meglio prevenirle che curarle: mobilizzazioni articolari corrette ed eseguite nei tempi giusti, educazione del paziente, cure opportune quando i dolori si protraggono, sono ottime prassi. La terapia consigliata può essere molto variabile a seconda dell’espressione della patologia, indubbiamente aiuta la magneto-terapia, la TECAR, le terapie sistemiche osteotrofiche. Indispensabile una corretta mobilizzazione passiva ed attiva.
Dott. Paolo Tamaro